Аксельрод А.С., заведующая отделением функциональной диагностики
Клиники кардиологии ММА им. И.М. Сеченова
Каждый практикующий кардиолог согласится, что ощущение перебоев в работе сердца является одной из самых частых жалоб пациентов кардиологического стационара и кардиологического поликлинического отделения. При этом даже самый опытный врач никогда не будет полностью уверен, какие именно нарушения сердечного ритма стоят за этими жалобами. Именно поэтому на сегодняшний день суточное мониторирование ЭКГ по Холтеру по-прежнему является обязательным исследованием у таких пациентов.
При выявлении нарушений ритма стоит обратить внимание на три основных вопроса:
• какова минимальная и максимальная длительность мониторирования ЭКГ для регистрации нарушений ритма?
• двух-, трех- или двенадцатиканальные регистраторы (мониторы) ЭКГ – что выбрать для оценки эктопической активности?
• каков минимальный и достаточный перечень программных возможностей?
Продолжительность мониторирования ЭКГ: как долго?
Этот вопрос задается наиболее часто. Наиболее правильным является мониторирование ЭКГ не менее 24 и не более 72 часов. При этом можно использовать как
24-часовой (чаще и предпочтительнее), так и 72-часовой регистратор. При отсутствии нарушений ритма за первые сутки после 30-минутного отдыха пациента проводится повторное мониторирование. При отсутствии значимых нарушений ритма за вторые сутки регистрации мониторирование продолжается до 72 часов. В дальнейшем повторная суточная регистрация ЭКГ производится на усмотрение лечащего врача.
Важным является также вопрос необходимости 72-часового регистратора. Такой регистратор может быть удобен, если пациент описывает связь ощущений перебоев в работе сердца с конкретными стереотипными физическими усилиями при длительных переездах, т.е. в ситуации, когда больной не может вернуться в клинику через 24 часа.
Если у пациента с жалобами на перебои в работе сердца нарушения ритма не выявлены в течение 3 суток мониторирования ЭКГ, стоит попытаться их индуцировать во время нагрузочного ЭКГ теста.
Выбор мониторов для анализа нарушений ритма.
При покупке двухканального регистратора дополнительных вопросов при анализе суточной ЭКГ, как правило, не возникает. Некоторое преимущество в редких случаях имеют трехканальные регистраторы: наличие дополнительного канала позволяет более четко дифференцировать желудочковые и суправентрикулярные аберрантные нарушения ритма.
Использование двенадцатиканальных регистраторов для выявления нарушений ритма не является целесообразным: исследование становится менее комфортно, но наличие отведений не вносит дополнительной информации о нарушениях сердечного ритма.
Использование двенадцатиканального монитора оправдано лишь в том случае, когда возникает необходимость оценить динамику сегмента ST и связать нарушения сердечного ритма с эпизодами ишемии миокарда.
Необходимые возможности программного обеспечения.
Правильный выбор возможностей программного обеспечения позволяет значительно облегчить и ускорить анализ холтеровской регистрации. Кроме того, врач, имеющий весь необходимый перечень программных возможностей, будет чувствовать себя гораздо увереннее и всегда будет знать, что ничего не пропустил во время анализа регистрации. Именно поэтому к выбору возможностей программного обеспечения необходимо подойти серьезно.
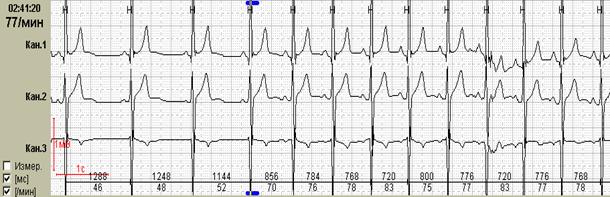
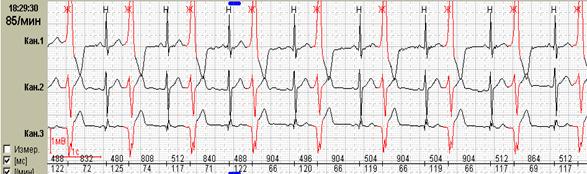
Нередко ощущения перебоев в работе сердца возникают у подростков и лиц молодого возраста с выраженной синусовой аритмией. При этом мы обычно обращаем внимание на ее выраженность и связь с фазами дыхания, которая наиболее отчетливо будет видна при использовании как стандартного выделения фрагмента для печати (рис.1, А), так использования «обзора ЭКГ» (рис. 1, Б).
Рис.1. Пациент К., 17 лет. Дыхательная аритмия в ночное время: стандартное выделение фрагмента для печати (А) и использование «обзора ЭКГ» (Б).
А
Б
Именно «обзор ЭКГ» позволяет четко дифференцировать дыхательную и недыхательную синусовую аритмию с пароксизмальными суправентрикулярными нарушениями ритма: можно увидеть паузы после пароксизмов ускоренных суправентрикулярных ритмов и стереотипные периоды «гармошкообразного» рисунка с постепенным началом и постепенным окончанием при дыхательной аритмии, как это было представлено на рисунке 1.
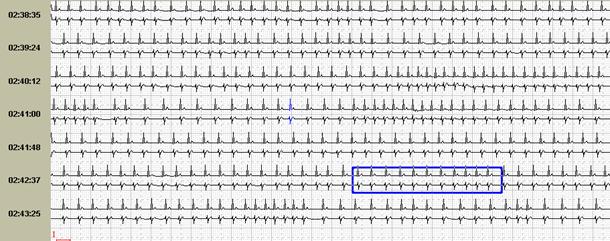
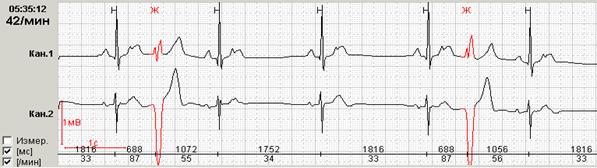
Синусовая брадикардия (правильный синусовый ритм со снижением ЧСС менее 15% от возрастной нормы, что составляет для взрослых менее 60 в минуту) регистрируется во сне у большинства взрослых здоровых людей, в дневные часы - у профессиональных спортсменов и у лиц с высоким тонусом парасимпатического отдела вегетативной нервной системы. Ее часто приходится дифференцировать с СА блокадой I степени и блокированной предсердной экстрасистолией – нередко дифференциальная диагностика возможна только во время суточного мониторирования ЭКГ. СА блокаду I степени можно заподозрить по внезапному замедлению синусового ритма и такому же внезапному окончанию периода брадикардии, однако достоверно диагностировать это состояние можно лишь при проведении электрофизиологического исследования. Гораздо чаще врач выявляет блокированную предсердную экстрасистолию: регистрируются зубцы Р сразу же после зубцов Т или деформированные двугорбые зубцы Т из-за наложения на них Р зубцов. При этом не наблюдается постоянного интервала РР, как это бывает при АВ блокаде II степени. Эти признаки характеризуют блокированные суправентрикулярные экстрасистолы (рис. 2).
Рис.2. Пациентка Н, 58 лет: А - блокированные предсердные экстрасистолы в ночное время, на их фоне – одиночные интерполированные мономорфные желудочковые экстрасистолы; Б - графики распределения по часам брадикардии и желудочковой экстрасистолии.
А
Б
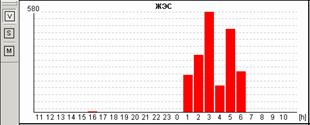
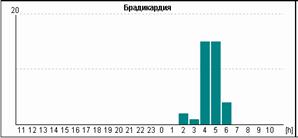
У пациентки Н. на фоне блокированных предсердных экстрасистол выявлена эктопическая желудочковая активность. Особенно важно, что желудочковые экстрасистолы регистрируется именно ночью и только на фоне указанных эпизодов. Взаимосвязь этих событий крайне важна для правильного подбора терапии, поскольку проясняет механизм эктопической желудочковой активности. Именно поэтому предпочтительно, чтобы Ваше программное обеспечение позволяло автоматически построить графики распределения событий по часам.
Некоторые программы вместо графика распределения событий по часам предоставляют пользователям таблицу распределения по часам. На наш взгляд, такая таблица является гораздо менее удобной и наглядной и не позволяет врачу «с первого взгляда» оценить преобладание выявленных нарушений в то или иное время суток.
Важной является также возможность изменения вольтажа полученного ЭКГ-сигнала. Такая возможность особенно необходима, если регистрируется слабо выраженный, низкоамплитудный зубец Р. Так, например, при смене положения тела в ночное время изменение вольтажа может облегчить диагностику феномена миграции водителя ритма по предсердиям и смены источника автоматизма (рис. 3).
Рис. 3. Пациент А., 77 лет: смена источника автоматизма (короткий эпизод нижнепредсердного ритма из 3 сокращений).
Увеличение общей амплитуды ЭКГ-сигнала приводит к более отчетливой визуализации зубца Р и, следовательно, достоверной диагностике описанных изменений. Кроме того, увеличение вольтажа важно при дифференциальной диагностике пароксизмальных суправентрикулярных нарушений ритма. Так, на рисунке 4, представлена хаотическая предсердная тахикардия с наложившимися на зубцы Т зубцами Р. При отсутствии возможности увеличения вольтажа врачом распечатанные фрагменты тахикардии будут гораздо менее наглядными и вызовут большее количество вопросов у других врачей.
Рис. 4. Больная У., 75 лет: пароксизм хаотической предсердной тахикардии
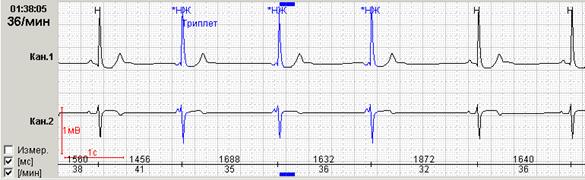
Обязательной является также возможность выделения цветом нарушений ритма различной топографии. На рисунке 5 представлены суправентрикулярные (выделены синим) и желудочковые (выделены красным) групповые экстрасистолы.
Рис. 5. Суправентрикулярные и желудочковые экстрасистолы: А - суправентрикулярный триплет, Б - интерполированные желудочковые экстрасистолы.
А
Б
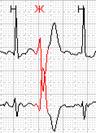
Нередко в холтеровской регистрации встречаются ранние экстрасистолы двух видов: с коротким интервалом сцепления без наслоения на предыдущий зубец Т, а также с коротким интервалом сцепления с наслоением на нисходящее колено зубца Т, т.е. классические экстрасистолы типа R на Т. Способность программ выделять ранние желудочковые экстрасистолы (особенно с классификацией в отдельную группу «R на Т») также значительно облегчают работу врача: используя ее, можно быстро просмотреть запись и подсчитать количество таких экстрасистол.
Рис. 6. Ранние желудочковые экстрасистолы.
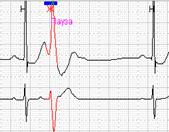
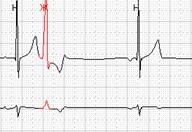
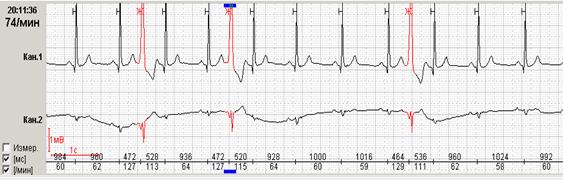
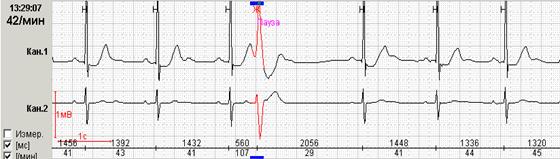
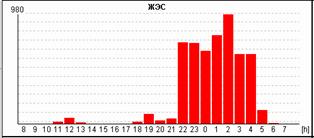
Если ранние желудочковые экстрасистолы возникают на фоне синусовой брадикардии, то последующая компенсаторная пауза может превышать 2 секунды (рис. 7А). При этом подсчет RR-пауз в течение суток и график их распределения по часам (рис. 7Б) стоит отразить в заключении и распечатать стереотипные фрагменты.
Рис. 7. Ранняя желудочковая экстрасистола «R на Т» на фоне синусовой брадикардии у пациента с ишемической болезнью сердца: А – стереотипный фрагмент регистрации; Б – график распределения таких фрагментов в течение суток с выраженным преобладанием в ночные часы.
А
Б
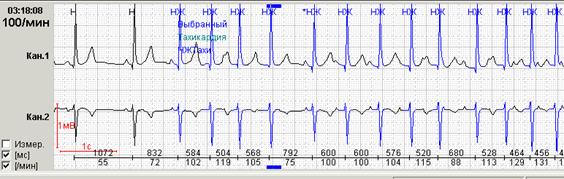
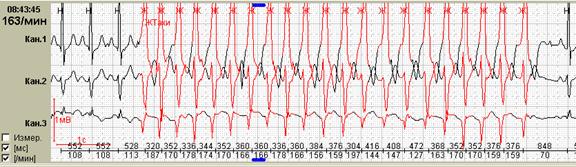
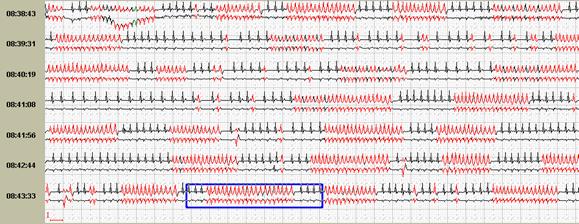
Способность программы при первичном автоматическом анализе выявлять эктопические пароксизмальные нарушения сердечного ритма и производить их количественный подсчет является одной из самых главных возможностей. При их значительном количестве в течение суток имеет большое значение количественный подсчет пароксизмов до и после лечения. Именно поэтому приобретение программного обеспечения без возможности выявления и/или количественного подсчета пароксизмальных нарушений ритма крайне нежелательно (рис.8).
Рис. 8. Больная Г., 60 лет, страдает аритмогенной дисплазией правого желудочка: во время холтеровского мониторирования зарегистрированы частые пароксизмы правожелудочковой тахикардии на фоне аритмогенной дисплазии правого желудочка: А-стереотипные фрагменты желудочковой тахикардии; Б-опция «обзор ЭКГ» наглядно иллюстрирует частоту пароксизмов.
А
Б
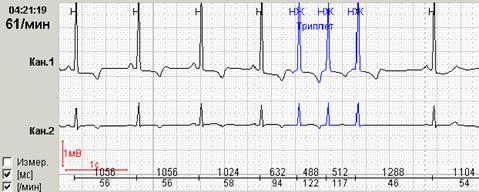
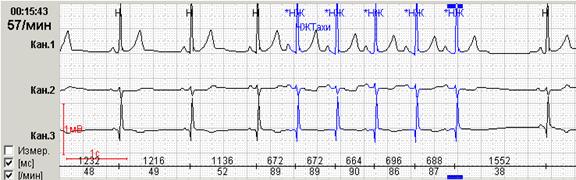
Кроме того, для пациентов с пароксизмальными эктопическими нарушениями ритма крайне важной является возможность выявления пауз, выведение их на экран и разметка во фрагменте абсолютного значения пауз с их количественным подсчетом. Особенности «выхода» из очередного пароксизма – через значимые или незначимые паузы – нередко предопределяют особенности клинического течения заболевания с развитием так называемых «аритмогенных синкоп». Так, на представленном ниже рисунке 9, короткий пароксизм ускоренного суправентрикулярного ритма заканчивается незначимым удлинением RR-интервала до 1552 мсек, а у больного с пароксизмами фибрилляции предсердий пауза превышает 2 секунды и при нарастании этого значения может стать причиной синкопального состояния.
Рис. 9. Короткий незначимый пароксизм ускоренного суправентрикулярного ритма у пациентки с гипертонической болезнью (А) и больного с идиопатической пароксизмальной фибрилляцией предсердий (Б).
А
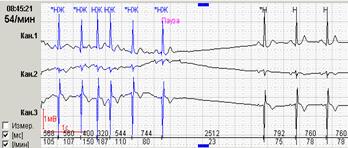
Возможность программного обеспечения подсчитать количество пауз в течение суток, построить график их распределения и вывести абсолютное значение каждой паузы во фрагментах распечатки, а также в итоговую сводную таблицу, - это абсолютно необходимые возможности при анализе суточной регистрации. Нередко именно абсолютные значения пауз показывают истинную причину синкопальных состояний пациента (рис. 10).
Рис. 10. Гемодинамически значимые паузы у пациента с синдромом Фредерика. Переход ФП в идиовентрикулярный ритм через RR-паузу=7.14 сек (А), далее (Б) – идиовентрикулярный ритм с паузами до 5.9 сек.
А
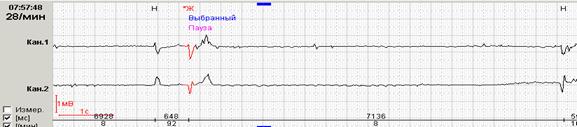
Б
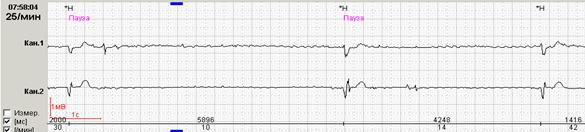
Большинство программ, представленных различными фирмами-производителями, предоставляют возможность врачу отредактировать в ручном режиме количество и продолжительность как RR-пауз, так и максимального RR-интервала. Возможность такой редакции является крайне полезной при повторном мониторировании одного и того же пациента (например, при динамическом наблюдении больного с мерцательной аритмией, принимающего β-адреноблокатор).
Программное обеспечение также должно давать врачу возможность установить абсолютное значение RR-интервалов, которые будут называться паузами. Это важно, поскольку понятие «пауза» будет различаться у взрослых и детей. У взрослых как на фоне синусового ритма, так и на фоне фибрилляции/трепетания предсердий паузами являются RR-интервалы более 2 секунд. У детей абсолютные значения пауз зависят от возраста.
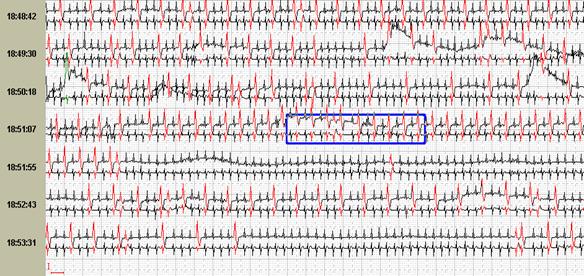
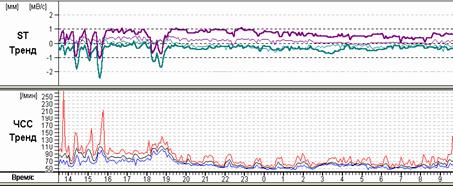
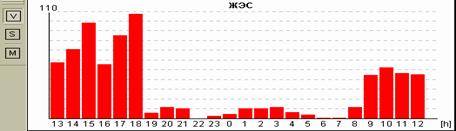
Сопоставление различных возможностей графического изображения друг с другом нередко существенно меняют взгляд лечащего врача на тактику ведения пациента. Так, например, на рисунке 11 представлены различные экраны программы, расширяющие представления о генезе имеющихся нарушений ритма. Стереотипные фрагменты аллоритмии (А), отчетливо видной и в «обзоре ЭКГ» (Б), по времени четко соответствуют периодам ходьбы, описанным в дневнике пациентки. При этом можно видеть ишемическую динамику сегмента ST по трендам (В) и преобладание желудочковой экстрасистолии в периоды бодрствования на графике распределения по часам (Г).
Рис. 11. Больная А., 75 лет. Диагноз: стенокардия напряжения II функционального класса. Представлены стереотипные фрагменты желудочковой бигеминии (А), их большое количество в «обзоре ЭКГ» (Б), тренды динамики сегмента ST, ЧСС (В) и график распределения по часам желудочковой экстрасистолии (Г).
А
Б
В
Г
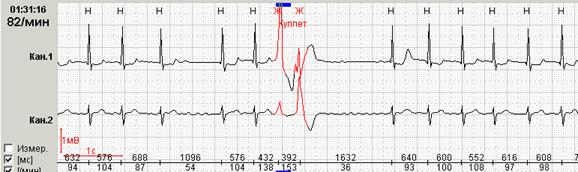
Достаточно большие трудности во время холтеровского мониторирования по- прежнему вызывает дифференциальный диагноз желудочковых нарушений ритма и аберрации проведения по системе Гиса при фибрилляции предсердий. Так, например, невозможно ориентироваться на наличие пауз из-за нерегулярности фонового ритма- фибрилляции предсердий. Только при сопоставлении с другими фрагментами суточной регистрации, генез которых не вызывает сомнений (по сути - сравнение «с самими собой» разных фрагментов), можно сделать какой-либо вывод о генезе расширенных сокращений (рис. 12).
Рис. 12. Больной Н., 68 лет: желудочковый куплет на фоне фибрилляции предсердий.
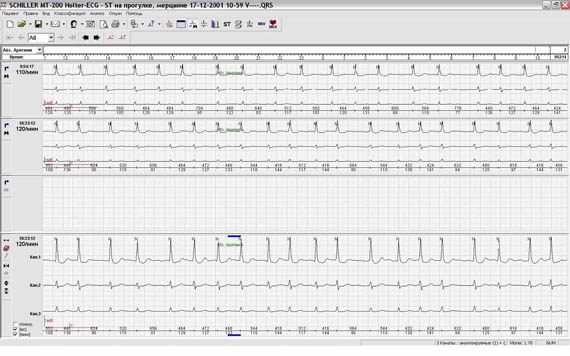
Нередко Ваше программное обеспечение в автоматическом режиме выявляет фоновую фибрилляцию и/или трепетание предсердий (как и имеющиеся на фоне синусового ритма пароксизмы). Тем не менее, врачу стоит в обязательном порядке проверить в «обзоре ЭКГ», все ли пароксизмы выявлены при автоматическом анализе. В настоящее время практически все существующие программы не способны на полное автоматическое выявление как фоновой мерцательной аритмии, так и суправентрикулярных пароксизмов. К сожалению, не всегда декларируемые производителем возможности программы соответствуют реальности на практике.
Рис. 13. Программа четко визуализирует мерцательную аритмию
В заключении хочется напомнить, что именно нарушения сердечного ритма являются наиболее частым показанием для проведения холтеровского мониторирования ЭКГ. Поэтому при выборе минимальных и оптимальных возможностей программного обеспечения Вам стоит изучить предлагаемое программное обеспечение особенно внимательно.